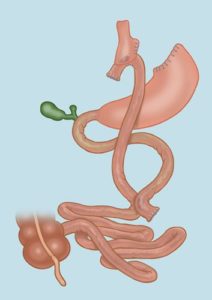
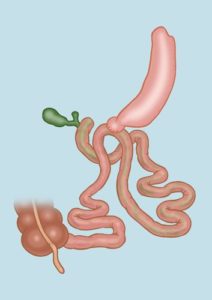
¿Podemos seguir hablando de una operación?:
La especialización de los profesionales es cada vez mejor, y la tecnología juega un papel crucial para la mejora de todas las intervenciones sobre el organismo.
En manos de profesionales y equipos realmente expertos en Clínica Obésitas, todo ha cambiado mucho, y ya no se puede hablar de “operación” en el concepto clásico, si de “tratamientos intervencionistas por laparoscopia mini-invasiva” que tienen una dimensión completamente distinta.
Es como cuando se realiza una artroscopia a un paciente, y se resuelve la causa del problema articular y el paciente vuelve a una vida normal en 7 días, o cuando se realiza una operación de rodilla que obliga a una recuperación y rehabilitación de semanas o meses.
Los nuevos tratamientos mini-invasivos para el control de la obesidad, serían más parecidos a una artroscopia que a una operación de rodilla. La estancia en el hospital es de 24-48 horas, y la recuperación de 7 días, y las complicaciones graves son cada vez más excepcionales.
Existen básicamente 3 tipos de operaciones:
- Técnicas restrictivas.
- Técnicas mixtas (restrictiva más malabsortiva).
- Técnicas malabsortivas.
Técnicas restrictivas:
Basan su acción en la disminución del capacidad del estómago: El paciente se siente saciado comiendo menos cantidad.
Nombres:
- Banda Gástrica.
- Plicatura Gástrica.
- Gastrectomía Vertical o Tubo Gástrico
Ventajas:
- Más sencillas técnicamente.
- Menor artificio en el organismo.
- Con una dieta correcta, no es necesario tomar vitaminas.
Desventajas:
- Más exigente para el paciente.
- Mayor tasa de fracasos a largo plazo.
- No frena prácticamente los picoteos, ni dulces ni salados.
Son las más atractivas para los pacientes por el menor perjuicio, pero son las que más han fracasado históricamente. Entre ellas se encuentran la Técnica de Masson utilizada en los años 1980-1995 de forma masiva y la Banda Gástrica Ajustable, utilizadas entre los años 1990-2010 en todo el mundo, por su simplicidad y eficacia a corto plazo. Sin embargo, con el tiempo se produjeron fracasos mayores del 50% a más de 10 años (por no perder el peso esperado, o por recuperarlo con los años).
Actualmente se utilizan como técnicas restrictivas la Gastrectomía Vertical Laparoscópica (también llamada Tubo Gástrico o Manga Gástrica) y en mucha menor medida la Plicatura Gástrica Laparoscópica.
La Gastrectomía Vertical se está utilizado con éxito en todo el mundo, superando en muchos centros al Bypass Gástrico. A esta técnica se le conocen algunos efectos endocrinos (disminución de la Ghrelina y cambios en otras mediadores hormonales), además de los puramente restrictivos. Esto podría ser una de las causas de conseguir uno de los mejores resultados de la historia de para una cirugía restrictiva. Sin embargo, se espera una alta tasa de fracasos con el paso de los años, por una mala selección de los pacientes, un mal trabajo en los meses postoperatorios y una técnica quirúrgica mediocre que facilite la dilatación del Tubo Gástrico.
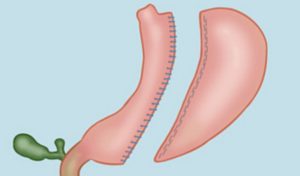 La Plicatura Gástrica Laparoscópica es una versión simplificada de la Gastrectomía Vertical, donde, no se secciona y se retira curvadura mayor del estómago, sino que se plica o pliega hacia dentro. La eficacia restrictiva es menor con el tiempo, y además está la posibilidad de que el estómago se despliegue por abusos dietéticos, vómitos por ingesta abusiva (parte de los puntos de la plicatura ceden). En estos caso, el estómago incrementa su capacidad de forma brusca y el paciente puede recuperar el peso perdido con cierta facilidad.
La Plicatura Gástrica Laparoscópica es una versión simplificada de la Gastrectomía Vertical, donde, no se secciona y se retira curvadura mayor del estómago, sino que se plica o pliega hacia dentro. La eficacia restrictiva es menor con el tiempo, y además está la posibilidad de que el estómago se despliegue por abusos dietéticos, vómitos por ingesta abusiva (parte de los puntos de la plicatura ceden). En estos caso, el estómago incrementa su capacidad de forma brusca y el paciente puede recuperar el peso perdido con cierta facilidad.
 En la tabla puede ver nuestro grado de recomendación para estas operaciones.
En la tabla puede ver nuestro grado de recomendación para estas operaciones.
| Complej. técnica | Fracasos a 5 años. | Grado Recomen | Otros de interés | |
| Banda Gástrica | 5 | 50 % | 2 | Util en cirugía revisión |
| Plicatura gástrica | 6 | 20-30 % | 5-7 | Pacientes jóvenes y con buen perfil |
| Tubo Gástrico | 7 | 15-20 % | 7-9 | Pacientes con buen perfil |
| Bypass Gástrico | 8 | 15 % | 10 | Pacientes con mal perfil o sdr. metabólico |
| Bypass SADIS | 10 | 10 % | 10 | Pacientes con mal perfil o sdr. metabólico |
| Cruce Duodenal | 10 | 10 % | 10 | Sólo pacientes condiciones especiales |
Técnicas mixtas:
Basan su acción, en la disminución del capacidad del estómago, y se complementan con una desfuncionalización parcial del intestino delgado, de manera que se reduce un 40-45% la superficie de absorción.
Nombres:
- Bypass Gástrico en Y de Roux.
- Bypass tipo SADIS (Tubo Gástrico con derivación duodeno-yeyunal).
Ventajas:
- Ayuda más al paciente, mayor pérdida de peso.
- Más eficaces frente a la diabetes del adulto.
- Mejor resultado a largo plazo (10 años).
Desventajas:
- Más compleja técnicamente, mayor riesgo quirúrgico (no es manos de cirujano y equipos expertos).
- Mayores controles de salud.
- Debe tomar vitaminas de por vida.
Son las menos atractivas inicialmente, pero a la larga son las operaciones más equilibradas en cuanto a beneficio, posible riesgo, pérdida de peso a 10 años y curación o mejoría de enfermedades asociadas. Aunque antiguamente se consideraban operaciones muy complejas y de riesgo, hoy en día, en manos expertas y con buenos equipos que realizan estas operaciones con mucha frecuencia, tienen un riesgo pequeño y asumible.
El supuesto inconveniente de tomar vitaminas de por vida, no es realmente una gran carga para el beneficio que aportan; no son fármacos sino suplementos alimenticios que no dañan al organismo.
Técnicas malabsortivas:
Basan su acción, principalmente en una desfuncionalización importante del intestino delgado, que puede llegar al 80% del total de la superficie de absorción. Además, siempre asocian una disminución del tamaño del estómago, aunque con frecuencia se deja un estómago con bastante capacidad. Al paciente se le ofrece un volumen de ingesta bastante aceptable, que el paciente percibe como una ventaja, aunque a la larga casi siempre acarrea problemas.
Nombres:
- Mini-Bypass Gástrico o Bypass de una sola anastomosis (existen variantes etiquetables como mixta o menos malabsortivas)
- Bypass biliopancreático.
- Cruce Duodenal.
- Técnica de Scopinaro.
- Otras menos frecuentes.
Ventajas:
- Son las que mayor pérdida de peso producen.
- Son muy eficaces frente a la diabetes del adulto.
- Las que mejor resultado podría esperarse a 10 años, en cuanto a pérdida de peso.
Desventajas:
- Menor calidad de vida.
- Cuidados de salud más complejos: controles de análisis nutricionales frecuentes y de la dieta de la calidad de la dieta.
- Deposiciones frecuentes y blandas o líquidas. Pueden causar proctitis, pérdidas de nutrientes.
- Problemas nutricionales, a veces de difícil resolución.
- Debe tomar vitaminas de por vida.
Las operaciones malabsortivas, muchas veces asociadas a estómagos más grandes que permiten al paciente comer cantidades digamos “complacientes”, son una mala mezcla. Y es así, porque si finalmente esos nutrientes se absorbiesen, el paciente no perdería peso o volvería a ser obeso. De manera que no hay otra posibilidad, que el que esos nutrientes se eliminen por heces, y eso causa una irritación de la mucosa del intestino delgado distal y del intestino grueso, que finalmente disminuye la calidad de vida. La pérdida de esas grasas y proteínas de más, arrastran además otros nutrientes, que de otra forma se absorberían, como vitaminas liposolubles, hierro, oligoelementos…, causando problemas de salud añadidos.
Desde luego son las operaciones más eficaces, tanto en cuanto a resolución de diabetes y problemas metabólicos. Pero si ponemos en una balanza los “beneficios” y los “perjuicios”, ya no se ve tan claro que en general deban utilizarse este tipo de intervenciones.
Son técnicas que la Sociedad Americana de Cirugía Bariátrica y Metabólica (ASMBS), la más prestigiosa del mundo, recomienda NO REALIZAR.
Sólo se realizan en Europa y en Canadá, aunque por apenas un 2% de los cirujanos. Su escasa popularidad se debe a sus efectos adversos.
La técnica del Cruce Duodenal, es de las más conocida y testada científicamente, y sí que puede recomendarse su uso en pacientes especiales como la doble / triple obesidad mórbida (IMC > de 55–60), y /o pacientes con síndrome metabólico muy grave.
Recuerde que lo más importante es una buena evaluación preoperatoria del paciente, por un equipo experimentado. Una vez conocido su perfil dietético y emocional, su historia de obesidad y de fracasos con la pérdida de peso, sus limitaciones por motivos laborales, personales, familiares, de responsabilidad, sus hábitos previos con el ejercicio físico, sus antecedentes familiares de obesidad, y la presencia o no de ciertas enfermedades relacionadas o como consecuencia de la obesidad, se le recomienda al paciente la operación más adecuada.
Además, el paciente necesita un periodo de formación y aprendizaje y aprendizaje postoperatorio. El seguimiento postoperatorio, multidisciplinar, especializado, y la adopción de todas estas medidas aprendidas durante toda la vida del paciente, son claves y responsables en gran medida de unos buenos resultados a largo plazo.